1. Giriş
Kanada sağlık sistemini ele almadan önce ilerleyen kısımlarda bahsedileceği için ilk olarak Kanada’daki eyaletler Şekil 1 üzerinde verilmiştir.
Şekil 1: Kanada Eyaletleri

Kaynak: https://www.pngwing.com/en/free-png-yghlx
- Kanada, 10 eyalet ve 3 bölge olmak üzere toplam 13 siyasi bölümden oluşur. Bölgeler, Northwest Territories, Nunavut ve Yukon Territory’tir. Bir Kanada eyaleti ile bir Kanada bölgesi arasındaki en büyük fark, bir eyaletin Anayasa (17 Nisan 1982), bir bölgenin ise federal kanunla oluşturulmuş olmasıdır. Bu nedenle, federal hükümet bölgeler üzerinde doğrudan kontrole sahipken, eyalet hükümetleri üzerindeki etkisi dolaylıdır.
- Kanada, Canadian Medicare adında merkezi olmayan, evrensel, kamu tarafından finanse edilen bir sağlık sistemine sahiptir.
- Sağlık hizmetleri, öncelikle ülkenin 13 eyalet ve 3 bölgesi tarafından finanse edilir ve yönetilir. Her bir bölgenin kendi sigorta planı vardır ve her bir bölge federal hükümetten kişi başına nakit yardım almaktadır. Avantajlar ve sunum yaklaşımları eyaletler ve bölgeler arasında değişiklik gösterir.
- Tüm vatandaşlar ve daimi ikamet edenler, tıbbi olarak temel hastane ve doktor hizmetlerini ücretsiz almaktadır.
- Ayakta tedavi gören hastaların reçeteli ilaçları ve diş bakımı hariç diğer sağlık hizmetleri için ödeme yapmak üzere eyalet ve bölgeler, hedef nüfus grupları için bir miktar teminat sağlamaktadır.
- Kanadalıların yaklaşık üçte ikisinin özel sigortası vardır.
- Kanada’nın evrensel, kamu tarafından finanse edilen sağlık hizmetleri sistemi, ilk olarak 1957’de ve 1966’da kabul edilen federal düzenlemelerle oluşturulmuştur. 1984 yılında yürürlüğe giren Kanada Sağlık Yasası, önceki iki kanunun yerini almakta ve tıbbi olarak hastane, teşhis ve hekim hizmetlerini tek elde toplamaktadır.
2. Evrensel sağlık sigortası nasıl çalışır?
Kanada Medicare
Sağlık hizmetlerinde tam federal nakit katkıları almaya hak kazanabilmek için her bir eyalet ve bölge (P / T) sağlık sigortası planının Kanada Sağlık Yasası’nın aşağıdaki beş şartını sağlaması gerekir:
- Kamu Yönetimi: Eyalet ve bölge planları, eyalet veya bölge hükümetine karşı sorumlu bir kamu otoritesi tarafından kar amacı gütmeden yönetilmeli ve işletilmelidir.
- Kapsamlılık: Eyalet ve bölge planları, bir hastane ortamında çalışan hastaneler, pratisyen hekimler ve diş hekimleri tarafından sağlanan tıbbi olarak zorunlu tüm hizmetleri sigortalamalıdır.
- Evrensellik: Eyalet ve bölge planları, tüm sigortalı bireylere tek tip şartlar ve koşullarda sağlık sigortası teminatı sağlamalıdır.
- Erişilebilirlik: Eyalet ve bölge planları, tüm sigortalı kişilere mali veya diğer engeller olmaksızın tıbbi olarak gerekli hastane ve doktor hizmetlerine makul erişim sağlamalıdır.
- Taşınabilirlik: Eyalet ve bölge planları, Kanada içinde başka bir eyalete veya bölgeye taşındıklarında ve yurtdışına seyahat ettiklerinde tüm sigortalı kişileri kapsamalıdır. Eyaletler ve bölgeler, Kanada dışında sağlanan hizmetlerin kapsamı konusunda bazı sınırlamalara sahiptir ve kendi yetki alanları dışında sunulan acil olmayan hizmetler için önceden onay gerektirebilir.
Hükümetin rolü
- Kanada eyalet / bölge hükümetleri, sağlık hizmetlerinin finansmanı, organizasyonu ve sunumu ile hizmet sunucularını denetleme konusunda birincil sorumluluğa sahiptir.
- Yetkili makamlar, doktorları ve ilaç programlarını doğrudan finanse eder ve hastane, toplum ve uzun dönemli bakımın yanı sıra ruh ve koruyucu sağlık hizmetlerini sunmak için yetki verilmiş sağlık otoriteleri (tek bir eyalet otoritesi veya çok sayıda alt eyalet, bölge yetkilisi) ile sözleşme yapar.
- Federal hükümet, eyalet / bölge evrensel sağlık sigortası programlarını finanse eder ve Kanada Yerlileri ve Eskimolar (First Nations and Inuit), Kanada Silahlı Kuvvetleri üyeleri, gaziler, yeni yerleştirilen mülteciler ve bazı mülteci davacıları ve federal ceza infaz kurumlarındaki mahkumlar dahil olmak üzere belirli nüfuslar için bir dizi hizmetleri yerine getirmektedir.
- Aynı zamanda tıbbi cihazların, ilaçların ve doğal sağlık ürünlerinin güvenliğini ve etkinliğini düzenler, sağlık araştırmalarına ve bazı bilgi teknolojisi sistemlerine fon sağlar ve ulusal ölçekte çeşitli halk sağlığı görevlerini yönetir.
Ulusal düzeyde, çeşitli devlet kurumlarının belirli denetleme görevleri vardır:
- Federal sağlık bakanlığı olan Health Canada, gıda ve ilaç güvenliği, tıbbi cihaz ve teknoloji incelemesinde ve evrensel sağlık sigortası için ulusal standartların yerine getirilmesinde önemli bir düzenleyici rol oynamaktadır.
- Kanada Halk Sağlığı Kurumu (The Public Health Agency of Canada), halk sağlığı, acil durumlara hazırlık ve müdahale, bulaşıcı ve kronik hastalıkların kontrolü ve önlenmesi ile sağlığın geliştirilmesinden sorumludur.
- Yeni bir federal hükümet departmanı olan Kanada Yerli Halk Hizmetleri (Indigenous Services Canada), Kanada Yerlileri ve Eskimolar (First Nations and Inuit) için belirli sağlık hizmetlerini finanse etmektedir.
- Çoğu hizmet sunucu, eyalet / bölge yasası kapsamında kendi kendini (otonom) yönetir; eğitim, öğretim ve bakım kalitesi standartlarının karşılanmasını sağlayan eyalet düzeyinde bir düzenleyici kuruma (Hekimler ve Cerrahlar Koleji gibi) kayıtlıdırlar. •Çoğu eyalette, hasta haklarını savunan bir ombudsman mevcuttur.
Kanada sağlık sistemi organizasyon şeması Şekil 2’de verilmiştir.
Şekil 2: Kanada Sağlık Sistemi Organizasyon Şeması
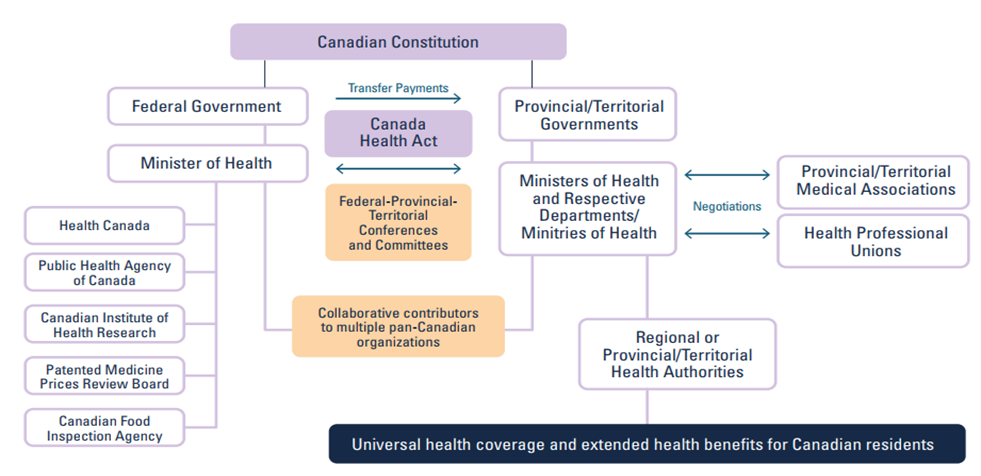
Kaynak: Gregory ve diğerleri, 2020
Kamu sağlık sigortasının rolü
- Toplam sağlık harcamalarının 2017’de GSYİH’nin yüzde 11,5’ine ulaştığı tahmin edilmektedir. Kamu sektörü ve özel sektör, sırasıyla toplam sağlık harcamalarının yaklaşık yüzde 70’ini ve yüzde 30’unu oluşturmaktadır.
- Her bir eyalet / bölge sağlık sigortası planı, tıbbi olarak gerekli tüm hastane ve doktor hizmetlerini (ön ödemeli olarak) kapsar.
- Ek hizmetler veya Canadian Medicare (Kanada Medicare) kapsamına girmeyen sağlık hizmetleri, hasta cepten ödemelerden veya işveren katkılarıyla veya özel sigorta yoluyla büyük ölçüde özel olarak finanse edilir.
- Eyaletler ve bölgeler, ilgili ikamet gerekliliklerine uygun olarak bütün bireyleri kapsar.
- Geçici yasal ziyaretçiler, belgesiz göçmenler, Kanada’da yasal izin süresinden fazla kalan ziyaretçiler ve ülkeye yasadışı yollardan girenlerin tamamı federal veya eyalet / bölge sigorta programlarının kapsamı dışındadır. Eyaletler ve bölgeler, bu nüfuslara sınırlı acil durum hizmetleri sağlar – hiçbir doktor veya hastane acil bir durumda bakım sağlamayı reddedemez ve ebeler bazı doğum hizmetleri sağlar.
- Ana finansman kaynağı genel olarak eyalet / bölge geliridir. •Eyalet / bölge gelirinin çoğu vergilendirmeden gelir.
- Federal program olan Kanada Sağlık Transferi (Canada Health Transfer: CHT) tarafından eyaletler ve bölgelere sağlık hizmetlerinin finansmanı için yaklaşık yüzde 24 (2017-2018’de tahmini 37 milyar Kanada doları veya 29,4 milyar ABD doları) oranında kaynak aktarımı yapılmaktadır.
- Kanada Sağlık Transferi veya kısa adıyla CHT, eyaletlere ve bölgelere yapılan en büyük kaynak transferidir. Sağlık hizmetleri için uzun dönemli öngörülebilir finansman sağlar ve Kanada Sağlık Yasası hükümlerine göre faaliyet gösterir.
- Kanada Sağlık Transferi program ödemeleri, kişi başına eşit olarak yapılır ve hem nakit hem de vergi puan transferlerini içerir.
Özel sağlık sigortasının rolü
- Kanadalıların yaklaşık üçte ikisinin kayıtlı olduğu özel sigorta kapsamında, görme ve diş bakımı, ayakta tedavi ilaçları, rehabilitasyon hizmetleri ve özel hastane odaları gibi genel sağlık kapsamı dışında kalan hizmetler sunulmaktadır.
- 2015 yılında, özel sağlık planları için primlerin yaklaşık yüzde 90’ı bir grup sözleşmesi veya sigortasız sözleşme kapsamında işverenler, sendikalar veya diğer kuruluşlar aracılığıyla ödenmiştir (plan sponsoru, sigorta sözleşmesi dışında bir gruba fayda sağlar).
- 2017 yılında, özel sigorta harcamaları toplam sağlık harcamalarının yüzde 12’sini oluşturmuştur.
- Sigorta kurumlarının büyük bir çoğunluğu kar amaçlı örgütlerdir.
Kapsama alınan sağlık hizmetleri
- Federal düzeydeki mali katkılara hak kazanmak için eyalet / bölge sigorta planları, tıbbi olarak zorunlu hekim, teşhis ve hastane hizmetlerini (yatarak tedavi gören reçeteli ilaçlar dahil) öncelikle kapsamalıdır. Tüm eyalet / bölge hükümetleri ayrıca kamu sigorta programlarının bir parçası olarak koruyucu sağlık hizmetleri (aşılar dahil)’ni sunar.
- Ancak, ulusal olarak tanımlanmış yasal bir fayda paketi yoktur; daha çok eyalet / bölge hükümetleri tarafından fayda paketleri tanımlanır. Bu nedenle, ayakta tedavi reçeteli ilaçlar, ruh sağlığı bakımı, göz bakımı, diş bakımı, evde bakım, ebelik hizmetleri, tıbbi ekipman ve son dönem hasta bakımı hizmetleri federal olarak zorunlu kılınmadığından bu hizmetlerin sunumu eyalet / bölge sigorta planları arasında farklılık göstermektedir.
- Çoğu eyalette, sosyal yardım alanlar, 65 yaş ve üstü yaşlılar ile çocuklar ve gençler gibi belirli nüfuslar için reçeteli ilaç kapsama programları vardır. Bazı programlar, genellikle gelire bağlı olarak prim almaktadır.
- Diş hekimliği hizmetleri, fizyoterapi, psikolog ziyaretleri, alternatif tıp (chiropractic care) ve kozmetik bakım veya plastik cerrahi dahil olmak üzere çoğunlukla herhangi bir eyalet / bölge sigortası planı kapsamında olmayan bazı sağlık hizmetleri mevcuttur.
Maliyet paylaşımı ve cepten yapılan harcamalar
- Kamu sigortalı doktor, teşhis ve hastane hizmetleri için herhangi bir maliyet paylaşımı yoktur.
- Doktorların, müzakere edilen ücret tarifesinin üzerinde hasta ücreti talep etmesine izin verilmez.
- 2016 yılında, cepten yapılan ödemeler toplam sağlık harcamalarının yaklaşık yüzde 15’ini oluşturmuştur. Bu harcamaların çoğunluğu hastane dışı kurumlara (çoğunlukla uzun dönemli evde bakım hizmetleri), reçeteli ilaçlara, diş bakımı ve göz bakımı hizmetlerine yapılmıştır.
Sosyal güvenlik ağları
- Reçeteli ilaçların karşılanmasına yardımcı olmak için eyaletler ve bölgeler, özel işveren destekli sigortası olmayan bazı kişilere ayakta tedavi ilaç planları sağlamaktadır. Eyalet / bölge ayakta tedavi ilaç planlarının çoğu, sosyal yardım alan veya emeklilik yaşındaki kişileri hedef alarak, son çare olarak düşünülmektedir. Bu planlar önemli ölçüde farklılık göstermektedir. Örneğin, Quebec eyaleti, uygun bireylerin özel kapsama sahip olmasını zorunlu kılarak evrensel bir ilaç planı yürütmekte ve özel kapsam için uygun olmayanları ise kamu sigorta planlarına kaydettirmektedir.
- Buna karşılık, Kanada’nın en kalabalık eyaleti olan Ontario, özel sigortası olmayan yaşlılar, çocuklar ve gençler ile sosyal yardım alanlara yönelik evrensel reçeteli ilaç programını yönetmektedir.
- Eyalet / bölge hükümetleri ayrıca cepten harcamaları yüksek olan bireyler için bir miktar kolaylık sağlamaktadır. Vatandaşlar, yıllık tedavi harcamaları net gelirlerinin yüzde 3’ünden fazlasını veya 2,288 Kanada doları (1,816 ABD Doları)’nı aşan harcamalarda kalan harcamaların yüzde 15’ini vergi iadesi olarak alabilmektedir.
- Ayrıca, eyalet / bölge hükümetleri kamu tarafından finanse edilen uzun dönemli bakım sağlayan kurumlarda yoksul bireylerin barınma ve yemek masraflarını (hemşirelik bakımı dışında) da karşılamaktadır.
3. Hizmet sunumu nasıl gerçekleştirilir ve hizmet sunuculara nasıl ödeme yapılır?
Doktorların eğitimi ve işgücü
- Kanada’daki 17 devlet tıp fakültesinden birinden tıp diploması alan öğrenciler, 2018–2019 döneminde yıllık ortalama 14,780 Kanada doları (11,730 ABD doları) ödemiştir. Kanada’daki doktorların yaklaşık yüzde 27’si tıp derecelerini Kanada dışında bir ülkeden almıştır.
- 2017’de hekimlerin yüzde 92’si kentsel yerleşim alanlarında çalışmıştır. Kırsal ve uzak yerlerde doktor tedarikini sağlayacak ulusal programlar bulunmamaktadır. Bununla birlikte, çoğu eyalette kırsal uygulama girişimleri mevcuttur. Örneğin, Alberta eyaleti Kırsal, Uzak, Kuzey Programı ile hekimlere 50.000 Kanada Dolarından (39.382 ABD Doları) daha yüksek bir geliri garanti etmektedir.
Birinci basamak sağlık hizmetleri
- 2017 yılında her 1000 kişiye 2,3 pratisyen hekim düşmüştür; yaklaşık yarısı (1.000 kişi başına 1,2) aile hekimi veya pratisyen hekim (GPs) ve geri kalan uzmanlar (1.000 kişi başına 1,15)’dir. GP’ler büyük ölçüde kapı tutucu (gatekeepers) olarak faaliyet göstermektedir ve birçok eyalet, sevk edilmeyen konsültasyonlar için uzmanlara daha düşük ücretler ödemektedir.
- Birinci basamak hekimlere yapılan ödeme yöntemleri arasında en çok kullanılan yöntem hizmet başına ödeme yöntemidir. Bu yöntemi kişi başı ödeme izlemiştir.
- Hekimlerin çoğu özel muayenehanelerde serbest meslek sahibidir. Ulusal Hekim Araştırmasının son yılı olan 2014’te, pratisyen hekimlerin yaklaşık yüzde 46’sı bir grup muayenehanesinde, yüzde 19’u meslekler arası muayenehanede ve yüzde 15’i tek başına olduğu muayenehanede çalışmıştır. Bazı eyaletlerde, pratisyen hekim ağları birlikte çalışır ve kaynakları paylaşır. Ekiplerin yapısı ve boyutunda eyaletler arasında farklılıklar bulunmaktadır.
Ayakta uzman bakım hizmetleri
- Uzman doktorlar çoğunlukla serbest meslek sahibidir. Birkaç resmi düzeyde farklı uzmanlık klinikleri mevcuttur.
- Hastane dışı tanı veya cerrahi kliniklerinde daha az basit düzeydeki hizmetler sağlama yönünde bir eğilim olmasına rağmen, uzman bakımının çoğu, hem yatan hasta hem de ayakta tedavi temelinde hastanelerde verilmektedir.
- Eyaletler arasında farklılıklar olsa da uzmanlara çoğunlukla hizmet başına ücret ödenmektedir. Örneğin, Quebec eyaletinde, alternatif ödeme yapıları, British Columbia’da yüzde 22 ve Saskatchewan’da yüzde 33’e kıyasla, 2016-2017’de uzmanlara yapılan toplam ödemelerin yaklaşık yüzde 15’ini oluşturmuştur. •Hastalar doğrudan bir uzmana gitmeyi seçebilir, ancak pratisyen hekimlerin hastaları özel bakıma yönlendirmesi daha yaygındır.
- Eyalet / bölge kamu sigorta planlarını faturalandıran uzmanların, kamu sigortası kapsamına girecek hizmetler için özel sigortalı hastalardan ödeme almalarına izin verilmez.
Hizmet sunuculara doğrudan hasta ödemeleri yapan idari mekanizmalar
- Pratisyen doktorların ve uzmanların çoğu, eyalet / bölge hükümetlerine doğrudan fatura keserken, bazılarına bir hastane veya klinik tarafından maaş ödemesi yapılmaktadır.
- Hastaların kamu sigorta planları kapsamında olmayan hizmetleri için cepten ödeme yapması gerekebilmektedir.
Mesai sonrası bakım
- Mesai saatleri dışında bakım, genellikle hekim yönetimindeki kliniklerde ve hastanenin acil servislerinde sağlanır.
- Çoğu eyalet ve bölgede, vatandaşların günde 24 saat esasına göre kayıtlı bir hemşireden ücretsiz telefon hizmetleriyle sağlık danışmanlığı hizmeti almasına olanak tanınır.
- Yeni düzenlemeler kayıtlı hastalara mesai sonrası bakım sağlamayı mali teşvikler için şart koşmasına rağmen pratisyen hekimlerin mesai sonrası bakım sağlaması zorunlu hale getirilmemiştir.
- 2015 yılında, Kanada’daki pratisyen hekimlerin (GPs) yüzde 48’i (Ontario’da % 67) hastaların mesai sonrası bir doktor veya hemşire görmeleri için düzenlemeler yaptıklarını bildirmiştir. Yine de, 2016’da hastaların sadece yüzde 34’ü pratisyen hekimleri aracılığıyla mesai sonrası bakıma erişebildiğini beyan etmiştir.
Hastaneler
- Hastaneler, çoğunlukla kar amacı gütmeyen, kamu ve özel kuruluşların bir karmasından oluşmaktadır. Genellikle, hastaneler toplumu temsil eden delege sağlık yetkilileri veya hastane kurulları tarafından yönetilirler. Çoğu eyalet ve bölgede, birçok hastanenin mülkiyeti kamuya ait iken Ontario’da bulunan hastanelerin çoğunluğu ağırlıklı olarak kar amacı gütmeyen özel kuruluşlardır.
- Özel kar amacı gütmeyen kliniklerin (özellikle teşhis ve cerrahi klinikleri) sayısına ilişkin spesifik veri yoktur. Ancak, 2017 anketinde Kanada genelinde 136 özel kar amacı gütmeyen klinik belirlenmiştir.
- Kanada’daki hastaneler genellikle, eyalet düzeyindeki sağlık bakanlığı veya yetkili sağlık otoritesi tarafından belirlenen yıllık global (genel) bütçeye göre faaliyet gösterir ve ödemeler bu yöntem temelinde hastanelere yapılır. Ancak, Ontario, Alberta ve British Columbia dahil olmak üzere bazı eyaletler, hastalara sunulan bazı hizmetler için sabit bir miktar ödeme yaparak hastanelere hizmete dayalı fon (hizmet başına ödeme) sağlamaya karar vermiştir.
- Hastane bazlı hekimler (Hospital-based physicians) genellikle hastane çalışanı değildir ve hizmet bedeli doğrudan eyalet düzeyindeki sağlık bakanlıkları veya yetkili sağlık otoriteleri tarafından ödenir.
Ruh sağlığı hizmetleri
- Doktor tarafından sağlanan ruh sağlığı hizmetleri, parçalı olarak sunulmakta olup Kanada Medicare kapsamındadır. Hastane tabanlı ruh sağlığı hizmetleri, psikiyatri dal hastanelerinde ve genel olarak ruh sağlığı hizmetlerinin sunulduğu yataklı hastanelerde verilmektedir.
- Eyalet / bölge hükümetleri, vaka yönetimi, ailelere ve bakıcılara yardım, toplum temelli kriz yönetim hizmetleri ve destekleyici barınma hizmetleri dahil olmak üzere bir dizi toplum ruh sağlığı ve madde bağımlılığı hizmetleri sunar.
- Özel psikologlara cepten veya özel sigorta yoluyla ödeme yapılmaktadır. Kamu tarafından finanse edilen kuruluşlarda çalışan psikologlar ise maaş almaktadır.
- Ruh sağlığı resmi olarak birinci basamak sağlık hizmetlerine entegre edilmemiştir. Ancak, bazı kuruluşlar ve eyaletler, ruh sağlığı hizmetlerini birinci basamak sağlık hizmetleri ile koordine etmek veya birbirine entegre etmek için girişimler başlatmıştır. Örneğin, Ontario’da, sektörler arası bir ruh sağlığı stratejisi (intersectoral mental health strategy) 2011’den beri yürürlüktedir ve 2014’te ruh sağlığı ile birinci basamak sağlık hizmetlerini daha iyi entegre etmek için kapsamı genişletilmiştir.
Uzun dönemli bakım ve sosyal destekler
- Hastane dışı tesislerde ve toplumda sağlanan uzun vadeli bakım ve terminal dönem hasta bakımı, Kanada Sağlık Yasası kapsamında sigortalı hizmetler olarak kabul edilmez. Tüm eyalet / bölge hükümetleri bu tür hizmetleri genel vergilendirme yoluyla finanse eder, ancak kapsam eyalet ve bölgelere göre değişiklik göstermektedir.
- Tüm eyaletler, evde bakım hizmeti alan hastalar için bir miktar evde bakım ve hemşirelik bakımı hizmetlerini bir arada sağlar, ancak tıbbi ekipman, malzemeler ve ev desteği dahil olmak üzere diğer hizmetler söz konusu olduğunda eyalet ve bölgeler arasında önemli farklılıklar vardır. Pek çok eyalette bu tür hizmetler ek ödeme gerektirir.
- Evde uzun dönemli bakım hizmetleri uygunluğu, genellikle sağlık durumuna ve fonksiyon bozukluğa dayalı bir ihtiyaç değerlendirmesi yoluyla belirlenir. Bazı eyaletler uygunluk değerlendirmesinde ayrıca gelir testine de yer verir. Eyalet / bölge hükümetlerinin yaklaşık yarısı, gelir testi yapmadan evde bakım hizmeti vermektedir, ancak hizmete erişim hem öncelik değerlendirmesine hem de sınırlı bütçelere bağlıdır.
- Hükümet, uzun dönemli bakım tesislerinde kişisel ve hemşirelik bakımını finanse eder. Buna ek olarak, ödeme gücüne dayalı mali destekler, oda ve pansiyon maliyetlerini desteklemeye yardımcı olabilir. Bazı iller tesise kabul için uygunluk koşulu olarak asgari ikamet süreleri belirlemiştir.
- Çoğu uzun dönem bakım tesisleri olan hastane dışı kurumlara yapılan harcamalar 2017’de toplam sağlık harcamalarının yüzde 11’inden fazlasını oluşturmakta olup, finansmanı çoğunlukla kamu kaynaklarından (% 70) karşılanmıştır.
- Evde bakım hizmetlerinin kamu finansmanı, hizmetleri sunan kurumlarla eyalet / bölge hükümet sözleşmeleri yoluyla veya hastalara kendi hizmetlerini satın almaları için devlet ödenekleri yoluyla sağlanır. Örneğin, British Columbia’nın Bağımsız Yaşam Desteği programı, bireylere kendi evde bakım hizmetlerini satın almalarına olanak tanımaktadır.
- Eyaletler ve bölgeler, bu tür masrafların çoğunun meydana geldiği hastanelerde (Kanada Medicare kapsamındadır) palyatif ve terminal dönem hasta bakımı sağlamaktan sorumludur. Ancak birçoğu, hekim ve bakım hizmetleri ve bakımevlerinde, bakım tesislerinde ve evde ilaç teminatı gibi bu ortamlar dışındaki hizmetler için de bir miktar teminat sağlamaktadır.
- Eyalet / bölge hükümetleri ve tıp dernekleri, ölümcül veya geri döndürülemez hastalıklarla karşı karşıya kalan bireylere tıbbi yardım sağlamak için düzenlemeler getirmişlerdir.
- 2012 yılında 8 milyondan fazla Kanadalı’nın kronik hastalıkları ve sosyal ihtiyaçları olan kişilere ücretsiz destek sağladığı tahmin edilmektedir. Gayri resmi bakıcı desteği (yaşlılara bakımın % 66 ila % 84’ünü oluşturmaktadır) eyalet ve bölgeye göre değişiklik göstermektedir. Örneğin, Nova Scotia’nın Bakıcı Yardımı Programı, bakıcılara ve bakım alanlara ayda 400 Kanada doları (317 USD) yardımda bulunmaktadır. Kanada Bakıcı Kredisi ve İstihdam Sigortası Şefkatli Bakım Yardımı (the Canada Caregiver Credit and the Employment Insurance Compassionate Care Benefit) da dahil bazı federal yardım programları bulunmaktadır.
4. Bakım kalitesini güvence altına almak için başlıca stratejiler nelerdir?
- Pek çok eyalette sağlık hizmetleri sistemi raporları hazırlamaktan ve sistem performansını izlemekten sorumlu kurumlar bulunmaktadır.
- Ayrıca, Kanada Sağlık Enformasyon Enstitüsü (the Canadian Institute for Health Information), hastane ve uzun dönemli bakım tesislerinin performans göstergeleri dahil olmak üzere sağlık sistemi performansı hakkında düzenli halka açık raporlar hazırlar. Bugüne kadar, ülke genelinde doktorların performansı hakkında kamuya açık bir bilgi bulunmamaktadır. Çoğu eyalet, özet inceleme raporlarını çevrimiçi olarak yayınlamaktadır.
- Evde bakım kurumları, uzun dönemli evde bakım kurumlarından farklı olarak raporlama standartları mevcuttur. Kanada Sağlık Enformasyon Enstitüsü, Kanada genelinde kamu tarafından finanse edilen programlar dahilinde hizmet verilen bireylere yönelik demografik, klinik, faaliyet ve kaynak kullanım verilerini içeren Evde Bakım Raporlama Sistemi (Home Care Reporting System)’ne sahiptir. Ancak bu kapsamda 2018’de yalnızca sekiz bölge veri göndermiştir.
- Kaliteyi iyileştirmede mali teşviklerin kullanımı sınırlıdır. Hekim düzeyinde, bugüne kadar kalite üzerinde kanıtlanabilir çok az etki bulunmuştur.
Devam eden diğer çeşitli kalite geliştirme girişimleri şöyledir:
- Federal düzeyde finanse edilen Kanada Hasta Güvenliği Enstitüsü, en iyi uygulamaları teşvik etmekte ve stratejiler, standartlar ve ölçütler geliştirmektedir.
- Eyalet kalite konseyleri, daha kaliteli sağlık hizmeti üretmek için süreç iyileştirmelerini kolaylaştırmaktadır.
- Kanada Sağlık İlaç ve Teknolojileri Kurumu (the Canadian Agency for Drugs and Technologies in Health) kısa adıyla CADTH tarafından yürütülen Optimal Kullanım Projeleri (The Optimal Use Projects) programı, ilaçların uygun reçetelenmesi, satın alınması ve kullanılmasını teşvik etmek için hizmet sunuculara ve tüketicilere tavsiyeler (resmi klinik kılavuzlar olmasa da)’de bulunmaktadır.
- Federal düzeyde finanse edilen 1996 yılında kurulan Kanada Sağlık Hizmetleri İyileştirme Kurumu (CFHI), performans iyileştirme girişimlerini uygulamaya koymak için eyalet / bölge hükümetleriyle birlikte çalışmaktadır.
- Bir sivil toplum kuruluşu olan Akreditasyon Kanada (Accreditation Canada) bölgesel sağlık otoriteleri, hastaneler, uzun dönem bakım tesisleri ve toplum kuruluşları dahil olmak üzere Kanada genelinde yaklaşık 1.200 sağlık kuruluşuna gönüllü akreditasyon hizmetleri sağlar.
- Eyalet kanser kayıt veri tabanları, kanser vakalarını izleyen ulusal bir idari araştırma birimi olan Kanada Kanser Kayıt Merkezine veri sağlar.
- Eyalet / bölgeler, örneğin kalp hastalığı ve diyabeti tedavi etmeye ve maliyetleri düşürmeye yönelik uygulama rehberleri oluşturarak kaliteyi artırmak için 2012 yılında Sağlık Bakım İnovasyon Çalışma Grubu (Health Care Innovation Work Group)’nu kurmuştur.
5. Eşitsizlikleri azaltmak için neler yapılıyor?
- Kanada Halk Sağlığı Kurumu, genel sağlık eşitsizliklerini ve Kanada Sağlık Enformasyon Enstitüsü de düşük gelirli Kanadalılara odaklanarak sağlık hizmetleri ve sağlık çıktılarındaki eşitsizlikleri raporlamaktadır. Eşitsizlikleri ölçmek için resmi veya periyodik süreç bulunmamaktadır. Ancak bazı eyalet / bölge hükümetleri, nüfus sağlığı ve sağlık eşitsizliklerini ele alan departmanlara ve kurumlara sahiptir.
- Yerli ve yerli olmayan Kanadalılar arasındaki sağlık eşitsizlikleri, hem federal hem de eyalet / bölge düzeyinde hükümet için bir endişe kaynağıdır.
- 2015 yılında, Hakikat ve Uzlaşma Komisyonu (the Truth and Reconciliation Commission), yerli toplumları etkileyen birkaç sağlık eşitsizliğini ele alan bir dizi eylem çağrısı yayınlamıştır.
- Ontario’da, 2016 yılında, birinci basamak sağlık hizmetlerine yatırımlar, sağlık hizmeti sunucuları için kültürel yeterlilik eğitimi, taze meyve ve sebzelere erişim ve yerli (First Nations) gençlere yönelik ruh sağlığı hizmetlerine vurgu yapılarak yerli halkın sağlığını iyileştirmek için bir strateji başlatılmıştır.
6. Hizmet sunum sistemi entegrasyonunu ve bakım koordinasyonunu sağlamak için neler yapılmaktadır?
- Eyaletler ve bölgeler, kronik hastalığı olan hastalara yönelik bakım entegrasyonunu ve koordinasyonunu iyileştirmek için çeşitli girişimler başlatmıştır. Bunlar arasında Aile Hekimliği Bölümleri (British Columbia), Aile Hekimliği Grupları (Quebec), Düzenlenmiş Sağlık Meslekleri Ağı (Nova Scotia) ve Sağlık Bağlantıları (Ontario) bulunmaktadır.
- Buna ek olarak, Ontario’da Toplum Sağlığı Merkezleri ve Aborijin Sağlık Erişim Merkezleri dahil olmak üzere uzun süredir devam eden toplum temelli ve çok disiplinli birinci basamak bakım modelleri mevcuttur.
7. Elektronik sağlık kayıtlarının durumu nedir?
- Sağlık bilgi teknolojilerinin kullanımı son yıllarda yavaş yavaş artmaktadır. Eyaletler ve bölgeler, ulusal finansman ve Canada Health Infoway aracılığıyla sağlanan destekle kendi elektronik bilgi sistemlerini geliştirmekten sorumludur. Ancak, elektronik sağlık kayıtlarının uygulanmasına yönelik ulusal bir strateji bulunmamaktadır.
- Canada Health Infoway’e göre, eyaletlerde nüfusun çoğunluğunun sağlık kayıtları elektronik olarak kayıt altına alınmıştır. Ancak eyaletler arasında çalışabilirlik sınırlıdır. 2017’de pratisyen hekimlerin yüzde 85’i elektronik tıbbi kayıtları kullandıklarını bildirmiştir, ancak hastalar kendi elektronik sağlık bilgilerine sınırlı erişime sahiptir.
8. Maliyetler nasıl kontrol altına alınmaktadır?
Maliyetler, esas itibariyle tek ödeyici satın alma yoluyla kontrol edilir. Maliyet kontrol önlemleri şunları içerir:
- Hastaneler ve bölgesel sağlık otoriteleri için zorunlu global bütçeler •Hizmet sunucularla müzakere edilmiş ücret programları
- Eyalet ilaç planlarına yönelik ilaç formülleri
- Hekimler ve hemşireler için kaynak kısıtlamaları (yıllık kabul edilen öğrenciler için il kotaları gibi)
- Sermaye ve teknolojiye yeni yatırımla ilgili kısıtlamalar.
Kanada Sağlık İlaç ve Teknolojileri Kurumu, yeni teknoloji maliyetlerini sınırlamak için bir mekanizma olan ulusal sağlık teknoloji değerlendirme sürecini denetlemektedir. Bu kurum, ilaçların, tıbbi teknolojilerin ve sağlık sistemlerinin klinik etkinliği, maliyet etkinliği ve daha geniş etkileri hakkında bilgi üretmektedir.
Kanada Sağlık İlaç ve Teknolojileri Kurumu, Ortak İlaç İnceleme (The Common Drug Review) süreci ile ilaçların klinik etkililiğini ve maliyet etkinliğini değerlendirir ve erişim ve kanıta dayalı kaynak tahsisinde daha fazla tutarlılığı desteklemek için kamu tarafından finanse edilen eyalet ilaç planlarına (Quebec hariç) ortak, bağlayıcı olmayan öneriler sunmaktadır.
Ortak İlaç İncelemesi (CDR), yeni ilaçları gözden geçirmeye ve Kanada’da devlet tarafından finanse edilen federal, eyalet ve bölgesel ilaç yardım planlarına katılanlara listeleme önerileri sağlamaya yönelik tek bir süreçtir. CDR, klinik kanıtların standartlaştırılmış, titiz ve tekrarlanabilir sistematik bir incelemesini ve üretici tarafından sunulan bir farmako-ekonomik değerlendirmenin bir eleştirisini gerçekleştirir. Hekimler, eczacılar, sağlık ekonomistleri, klinik uzmanlar ve diğer danışmanlardan oluşan uzman ekipler bu incelemeleri yapmaktadır. İncelemede bulunanlar bir Çıkar Çatışması açıklama beyanı imzalamalıdır.
Bağımsız bir kurum olan federal düzeyde Patentli İlaç Fiyatları İnceleme Kurulu (Patented Medicine Prices Review Board), yeni patent almış ilaçların başlangıç fiyatlarını düzenler. Kurul, fabrika çıkış fiyatlarını düzenler ancak toptan satış veya eczane fiyatları veya eczacıların mesleki ücretleri üzerinde düzenleme yetkisi bulunmamaktadır.
Kanada İlaç Birliği (Pan-Canadian Pharmaceutical Alliance) kurumu, 2010 yılından bu yana 95 markalı ilaç için daha düşük fiyatlar üzerinde pazarlık yapmış ve en yaygın 15 jenerik için eşdeğer markalı ilaç fiyatlarının yüzde 18’i olarak fiyat limitleri belirlemiştir. Kuruma rağmen, jenerik ilaç fiyatları üzerinde düzenleme yetkisi ve kamu ilaç planları kapsamında fiyatlandırma ve satın alma kontrolü (ve bazı durumlarda, özel planlar kapsamında fiyatlandırma) eyaletler tarafından yapılmakta ve bu durum da bazı eyaletler arasında farklılıklara yol açmaktadır.
Kanada İlaç Birliği (Pan-Canadian Pharmaceutical Alliance (pCPA)), klinik olarak etkili ve uygun fiyatlı ilaç tedavilerine erişimi artırmak ve yönetmek için bir dizi kamu ilaç planı girişimlerinde işbirliği yapan eyalet, bölge ve federal hükümetlerinden oluşan bir birliktir.
PCPA’nın temel rollerinden biri, birliğin müzakere gücünü kullanarak kamu tarafından finanse edilen ilaç programları ve hastalar için daha fazla değer elde etmek amacıyla Kanada’da marka adı ve jenerik ilaçlar için ortak müzakereler yürütmektir. Birliğin hedefleri:
- Klinik olarak etkili ve uygun maliyetli ilaç tedavisi seçeneklerine erişimi artırmak,
- Katılımcı bölgeler için tutarlı ve daha düşük ilaç maliyetleri elde etmek,
- Tekrarlanan müdahaleleri azaltmak ve kaynak kullanımını iyileştirmek,
- Bölgeler arasında alınan kararların tutarlılığını artırmak.
Ayrıca, Kanada’yı Akıllıca Seçme (ChoosingWiselyCanada) kampanyası ile hükümetlere, hizmet sağlayıcılara ve halka düşük değerli bakımı azaltma konusunda tavsiyelerde bulunmaktadır. Kampanyanın temel amacı ise sağlık hizmetlerinde gereksiz test ve tedavileri azaltmaktır (https://choosingwiselycanada.org/).
9. Son zamanlarda hangi önemli yenilikler ve reformlar yapılmıştır?
- Hastaneler dışındaki reçeteli ilaçlar kapsanmamaktadır. 2018’de, Ulusal Eczacılık Uygulama Danışma Konseyi (the Advisory Council on the Implementation of National Pharmacare) kurulmuş ve 2019’da bir ara rapor hazırlanmıştır.
- Konsey, Kanadalılar ve aileleri, işverenleri ve bölge hükümetleri için uygun fiyatlı ulusal ilaç tarifelerinin nasıl uygulanacağı konusunda tavsiye niteliğinde kararlar alan bağımsız bir kurumdur.
- Eyaletler ve bölgeler, verimliliği artırmak için yapısal reformları uygulamaya devam etmektedir. En son örnek, 2017 yılında Saskatchewan eyalet hükümeti 12 bölgesel sağlık otoritesini tek bir sağlık otoritesi altında birleştirmiştir. Bu girişim, daha büyük bir idari merkezileşmeye doğru ulusal bir eğilimi yansıtmaktadır. Benzer şekilde, artan reform çabasının bir parçası olarak, Manitoba ve Ontario eyalet hükümetleri de benzer adımlar atmıştır.
10. Kanada Kamu Özel İşbirlikleri (KÖİ’ler)
- 1993 yılında kurulan Kanada Kamu Özel İşbirliği Konseyi (CCPPP), misyonu tüm hükümet düzeylerinde KÖİ’ler aracılığıyla altyapı geliştirme ve hizmet sunumuna yenilikçi yaklaşımları teşvik etmek olan, kar amacı gütmeyen, üye tabanlı bir kuruluştur.
- Kamu Özel İşbirliği (KÖİ) Kanada (Public-Private Partnerships Canada) ve Kanada Kamu-Özel Ortaklıkları Konseyi (CCPPP), Kanada’daki KÖİ’ler hakkında bilgi ve daha geniş anlamda KÖİ’ler hakkında yardımcı kaynaklar sağlar.
- Kamu Özel İşbirliği Kanada, kamu ve özel sektör ortaklarını desteklemek ve Kanada’nın KÖİ pazarının daha da gelişmesini teşvik etmek için kamu ve özel sektörle birlikte çalışır.
- Ayrıca, Kamu Özel İşbirliği Kanada, KÖİ fırsatlarını değerlendirme ve yürütme konusunda uzmanlık ve tavsiyeleri ile bunların eyalet düzeyindeki KÖİ birimleriyle olan bağlantılarını sağlar.
Mayıs 2017 itibarıyla Kanada’da sektöre ve hükümet düzeyine göre KÖİ projeleri Şekil 3’te verilmiştir.
Şekil 3: Kanada’da Sektöre ve Hükümet Düzeyine Göre KÖİ Projeleri, Mayıs 2017
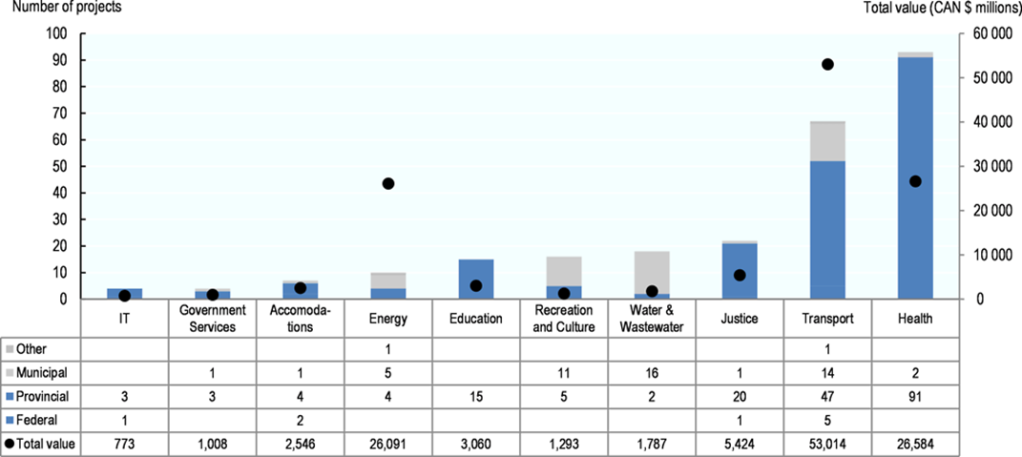
Kaynak: OECD, 2018
Kanada’da sektöre göre KÖİ projelerinin dağılımı ise Şekil 4’te verilmiştir. Şekil 4’e göre bütün sektörlerdeki toplam proje sayısı 291, bu projelerin toplam değeri ise 139.483.997.951 $’dır. Toplam sağlık projelerinin sayısı 102, bu projelerin toplam proje değeri ise 30.000.906.951 $‘dır.
Şekil 4: Kanada’da Sektöre Göre KÖİ Projeleri, 30.12.2020
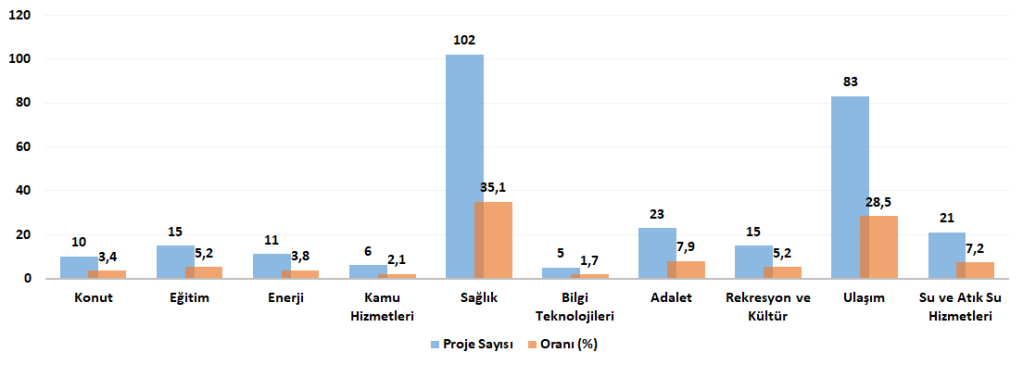
Kaynak: http://www.p3spectrum.ca/, 30.12.2020
Kanada’da KÖİ ile yapılan British Columbia eyaletinde yer alan örnek bir hastane çalışması ve projenin künyesi ile birlikte aşağıda verilmiştir.
Abbotsford Bölge Hastanesi ve Kanser Merkezi, Abbotsford’da ömrünü tamamlamak üzere olan MSA Hastanesine alternatif olarak inşa edilen 300 yataklı bir hastanedir.
Tesis, BC Kanser Kurumu tarafından işletilen eyalet düzeyindeki ağın bir parçası olan yeni bir kanser tedavi merkezinin entegre edilmesi dahil olmak üzere çeşitli gelişmiş programlar sunmaktadır. Kanser merkezi, yüksek düzeyde ihtiyaç duyulan teşhis ve tedavi hizmetleri vermektedir.
Bina yaklaşık 60.000 metrekare olup, eski MSA akut bakım hastanesinin yaklaşık üç katı büyüklüğündedir. Yeni bölge hastanesi ve kanser merkezi, en az 150 binlik nüfusun ihtiyacını karşılayacak şekilde tasarlanmıştır.
Kamu özel ortaklığı ile inşa edilen yeni tesisin inşaatı 2004 yılında başlamış ve 2008 yılı Ağustos ayında tamamlanarak hizmete açılmıştır.

Kaynak: http://www.p3spectrum.ca/, 30.12.2020
Bir diğer vaka çalışması ise Ontario eyaletinin Toronto şehrinde yapılan Bridgepoint Hastanesi olup, aşağıda verilmiştir. Vaka örneklerini burada artırmak mümkündür.
10 katlı, 680.000 metrekarelik Bridgepoint Hastanesi 2013 yılının Mart ayında tamamlanmış olup 472 yatak kapasitesine sahiptir. KÖİ projesi aynı zamanda önceki hastanenin, bir klinik binasının ve Toronto Hapishanesinin yıkılmasını ve daha sonra çevredeki cadde peyzaj işlerini içermektedir.
Şu anda Toronto akut bakım hastanelerinden sevklerin en yüksek oranda yapıldığı hastanedir.
Hastane komplike kronik hastalıkların tedavisi yönelik son teknolojik imkanlarla donatılan tesistir.
Bu hastaneyle birlik komplike inme (felçler) hastaları artık aynı veya daha iyi sonuçlarla eve öncekinden 12 gün önce eve dönmektedir.
Kamu özel işbirliği (KÖİ) Tasarla-Yap-Finanse Et-Bakımını Yap modeli kapsamında 33,5 yıllık sözleşme imzalanmıştır.

Kaynak: http://www.p3spectrum.ca/, 30.12.2020
Özetle, Kanada sağlık sistemi farklı boyutlarıyla ele alınarak konu hakkında hem farkındalık oluşturulması hem de içgörü kazandırılması amaçlanmıştır.
Faydalı olması dileğiyle.
Bilimle ve teknolojiyle kalınız.
Saygılarımla…
Tevfik Bulut
https://tevfikbulut.net/
Not: Kaynak gösterilmeden alıntı yapılamaz veya kopyalanamaz.
Note: It can not be cited or copied without referencing.
Kaynakça
- https://www.canada.ca/en/health-canada/services/health-care-system/reports-publications/health-care-system/canada.html
- World Health Organization. Regional Office for Europe, European Observatory on Health Systems and Policies, Gregory P. Marchildon, Sara Allin & Sherry Merkur. (2020). Canada: Health system review. Health Systems in Transition, 22 (3), World Health Organization. Regional Office for Europe. https://apps.who.int/iris/handle/10665/336311
- Common Wealth Fund, https://www.commonwealthfund.org/international-health-policy-center/countries/canada
- Choosing Wisely Canada, https://choosingwiselycanada.org/
- Canadian Agency for Drugs and Technologies in Health (CADTH), https://www.cadth.ca/about-cadth
- Canadian Foundation for Healthcare Improvement, https://www.cfhi-fcass.ca/about/our-story
- Nova Scotia Regulated Health Professions Network Regulations for Scope of Practice, https://www.nsrhpn.ca/about-us/
- The Therapeutics Initiative (TI), https://www.ti.ubc.ca/2006/12/31/what-is-the-common-drug-review/
- Canadian Agency for Drugs and Technologies in Health (CADTH), https://cadth.ca/reimbursement-review-reports
- pan-Canadian Pharmaceutical Alliance, https://www.pcpacanada.ca/node/30
- https://www.canada.ca/en/health-canada/corporate/about-health-canada/public-engagement/external-advisory-bodies/implementation-national-pharmacare.html
- World Bank, http://documents1.worldbank.org/curated/en/600511468336720455/pdf/903840PPP0Refe0Box385311B000PUBLIC0.pdf
- PPP Knowledge Lab, https://pppknowledgelab.org/external-resources
- OECD (2018), Subnational Public-Private Partnerships: Meeting Infrastructure Challenges, OECD Multi-level Governance Studies, OECD Publishing, Paris, https://doi.org/10.1787/9789264304864-en.
- Infrastructure Canada, https://www.infrastructure.gc.ca/site/alt-format/pdf/plan/icp-pic/IC-InvestingInCanadaPlan-ENG.pdf
- P3spectrum, http://www.p3spectrum.ca/project/
- The Canadian Council for Public-Private Partnerships, https://www.pppcouncil.ca/
- https://www.pngwing.com/en/free-png-yghlx




















